
骨粗鬆症

骨粗鬆症
骨粗鬆症とは、骨の量(骨量)が減って骨が弱くなり、骨折しやすくなる病気です。
日本には約1000万人以上の患者様がいるといわれており、高齢化に伴ってその数は増加傾向にあります。
骨粗鬆症になっても、痛みはないのが普通です。しかし、転ぶなどのちょっとしたはずみで骨折しやすくなります。骨折が生じやすい部位は、せぼね(脊椎の圧迫骨折)、手首の骨(橈骨遠位端骨折)、太ももの付け根の骨(大腿骨頚部骨折)などです。
骨折が生じると、その部分が痛くなり動けなくなります。また、背中や腰が痛くなった後に、丸くなったり身長が縮んだりします。
からだの中の骨は生きています。同じように見えても、新たに作られること(骨形成)と溶かして壊されること(骨吸収)を繰り返しています。骨粗鬆症は、このバランスが崩れることでおこり、骨がスカスカになってきます。骨粗鬆症は圧倒的に女性、特に閉経後の女性に多くみられ、女性ホルモンの減少や老化と関わりが深いと考えられています。
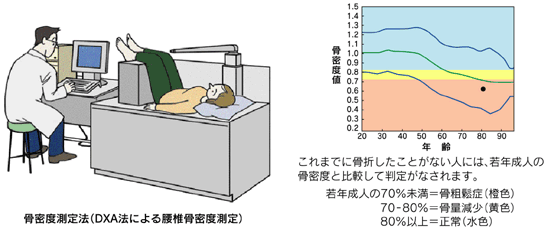
診断はX線(レントゲン)検査でも可能です。
骨の量や成分(骨密度)を測定するためには、デキサ法(2重エネルギーX線吸収法)、超音波法、MD法、CT法といった詳しい検査があります。
骨粗鬆症は予防が大切な病気です。

内服薬や注射(カルシトニン製剤)などによる治療を行います。
骨折した場合は、それに応じた治療が必要です。
閉経後の女性には、整形外科医の定期的な検診をおすすめします。
手首に強い痛みがあり、短時間のうちに腫れて来ます。けがの仕方によって違いますが、手のひらをついて転んだあとでは食器のフォークを伏せて置いたような変形が見られます。
手がブラブラで力が入らず、反対側の手で支えなければならなくなります。ときには、折れた骨や腫れによって神経が圧迫され指がしびれることもあります。
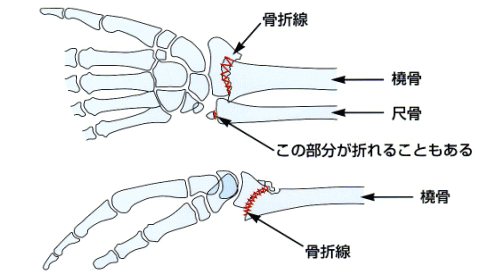
手のひらをついて転んだり、自転車やバイクに乗っていて転んだりしたときに、前腕の2本の骨のうちの橈骨(とうこつ)が手首のところ(遠位端)で折れる骨折です。
特に閉経後の中年以降の女性では骨粗鬆症で骨が脆くなっているので、簡単に折れます。若い人でも高い所から転落して手をついたときや、交通事故などで強い外力が加わると起きます。子どもでは橈骨の手首側の成長軟骨板のところで骨折が起きます。
いずれの場合も、前腕のもう一本の骨である尺骨の先端やその手前の部分が同時に折れる場合もあります。
橈骨の手のひら側を走っている正中神経が、折れた骨や腫れで圧迫されると、母指(親指)から薬指の感覚が障害されます。
X線(レントゲン)検査で橈骨の手首側のところに骨折が見られます。骨の折れ方で治療法が異なるので、折れた部分が単純で骨折線が一本だけか、いくつもの小さい骨片がある不安定な骨折か、手首側の骨片もいくつかに分かれて骨折線が手首の関節に及んでいるかを見極めます。
手首側の骨片が手の甲の方向にずれているものは、古くからコレス骨折、手のひら側にずれているものはスミス骨折と言われています。
先ず、腕の麻酔や静脈麻酔で痛みをとってから、手を指先の方向に引っ張ってずれた骨片を元に戻す整復操作を行います。引っ張る力をゆるめても骨片がずれないときは、そのままギプスやギプスシーネで固定します。引っ張る力をゆるめると骨片がずれて来るものや、手首の関節に面する骨片の一部がずれたままで整復できないものは手術が必要になります。
手術にはX線で透視しながら、鋼線を刺入して骨折部を固定する経皮鋼線刺入法や手前の骨片と手首側の骨片にピンを刺入してそれに牽引装置を取り付ける創外固定法と、骨折部を直接開けて骨片を整復してプレート固定する方法があります。ネジとプレートがかみ合う「ロッキングプレート」が開発されてからは、プレートで固定して、早くから手首の関節を動かせる方法がよく用いられるようになっています。
子どもの骨折は、骨片の整復が不完全でも自家矯正力が旺盛で、骨の癒合も早いので通常手術を必要としません。
大腿骨頚部骨折
大腿骨頸部骨折では股関節部(脚の付け根)に痛みがあり、ほとんどの場合、立つことや歩くことができなくなります。
大腿骨は股関節からすぐのところ(大腿骨頸部)で曲がっています。人間はその曲がった大腿骨で体を支えていますが、曲がったところは転倒や転落の時に外力が集中しやすく、骨折しやすいのです。
この骨折は骨粗鬆症で骨がもろくなった高齢者に多発することで有名ですが、本邦でも年間10数万人が受傷し、多くの方が骨折を契機に寝たきり、閉じこもりになってしまうので社会問題となっています。
医学的には、病態が大きく異なりますので、関節の中で折れる場合(大腿骨頸部内側骨折)とそれよりもう少し膝側の関節外で折れる場合(大腿骨頸部外側骨折)の2つに分けて考えます。
頸部内側骨折は、骨粗鬆症がある場合、ちょっと脚を捻ったぐらいでも発生します。よくあるのは高齢者が何日か前から足の付け根を痛がっていたが、或る時急に立てなくなったというエピソードです。おそらく立てなくなった時、骨折部で“ずれ”が生じたのでしょう。
一方外側骨折は、明らかな転倒・転落で発生します。
両者の大きな違いは、内側骨折は血液循環が悪いため骨癒合が得られにくいが、その一方関節内のため周りにスペースがなく内出血も少ないことに比べ、外側骨折は骨癒合は得やすいが、受傷時の外力も大きく、内出血もするため全身状態に影響が出やすいということです。
認知症などのためハッキリわからないこともありますが、もし高齢者が転んだりした後、立てなくなったら第一にこの骨折を考えて痛む場所を確認しX線(レントゲン)診断を行います。
亀裂骨折(いわゆる“ひび”)でX線で判りにくい場合はMRIで診断可能です。時々骨盤の亀裂骨折と間違えられることがありますが、骨盤の亀裂骨折では、多くの場合歩行は何とか可能です。
予防は折れにくい骨を作るという意味で骨粗鬆症の治療を行うことと転倒しにくい環境を整えるという2点です。骨粗鬆症の治療は食物、薬物、運動ということになりますが、特に女性の場合は正常でも更年期以後年率で1%ずつカルシウム量が減るといわれており、普段から検診などでチェックすることが大切です。
もし骨折が発生してしまった場合は、安静期間中に認知症や、廃用萎縮といって動けないうちに運動機能がおちて寝たきりになってしまうことがありますので、何らかの手術療法を考えることが増えています。
なお内側骨折の場合は骨頭壊死といって、血流障害で後ほど骨がつぶれてしまう合併症にも注意することが必要です。